Aktuell
Selten aber tückisch
Hirntumor erfasst das Zentrale Nervensystem – Häufiger in Form von Metastasen
Als Primärtumor ist der Hirntumor selten, er erfasst mit dem Zentralen Nervensystem das zentrale Steuersystem und das Zentrum, das das ganze Sein eines Menschen bestimmt. Das Gehirn. Wesentlich häufiger treten hingegen Gehirnmetastasen als Folge einer Reihe von primären Tumorerkrankungen auf. Dr. Andrea La Licata ist in der Abteilung für Neurologie für die Tumorpatienten zuständig, die er gemeinsam mit der Onkologin, Dr. Cristina Dealis betreut.
Die Abteilung für Neurologie befasst sich mit der Diagnostik und der Therapie der wichtigsten Erkrankungen des Zentralen Nervensystems wie z. B. Epilepsie, Parkinson, Meningitis, Demenz, Tumor, neuro-muskulären Krankheiten, Multiple Sklerose u. a. m. In der Stroke Unit, einem multidisziplinären Exzellenzzentrum, werden Schlaganfall-Patienten behandelt. Dr. Francesco Teatini ist seit November Primar der Abteilung. Zuständig für die Behandlung von Patienten mit Gehirntumor ist Dr. Andrea La Licata.
Gehirntumore werden nach den Zellen, aus denen sie entstehen, eingeteilt. Etwa 40% der Gehirmtumore sind sogenannte Gliome. Tumore, die sich aus den Gliazellen entwickeln, dem Stütz- und Nährgewebe der Nervenzellen. Sie treten meist im Gehirn auf, können aber auch die Hirnhäute, das Rückenmark oder das Kleinhirn betreffen. „Unter den Gliomen ist wiederum das Glioblastom die häufigste Form”, erklärt Dr. La Licata. „Etwa 5 von 100.000 Personen sind davon betroffen.” Es handelt sich hierbei um die aggressivste Form von Gehirntumor, die Lebenserwartung liegt bei 12 – 15 Monaten. Die Prognose bei den anderen Formen des Glioms ist etwas besser. “Es hängt von der Differenzierung, also der Entwicklung der Zellen ab sowie von der Lage und der Ausdehnung. Menschen erkranken vorwiegend im Kindesalter oder aber in einem Alter von über 60 Jahren an Hirntumoren. Da es sich um eine sehr seltene Tumorform mit sehr unterschiedlichen Symptomen handelt, ist eine Früherkennung praktisch unmöglich.
Gehirntumore werden nach den Zellen, aus denen sie entstehen, eingeteilt. Etwa 40% der Gehirmtumore sind sogenannte Gliome. Tumore, die sich aus den Gliazellen entwickeln, dem Stütz- und Nährgewebe der Nervenzellen. Sie treten meist im Gehirn auf, können aber auch die Hirnhäute, das Rückenmark oder das Kleinhirn betreffen. „Unter den Gliomen ist wiederum das Glioblastom die häufigste Form”, erklärt Dr. La Licata. „Etwa 5 von 100.000 Personen sind davon betroffen.” Es handelt sich hierbei um die aggressivste Form von Gehirntumor, die Lebenserwartung liegt bei 12 – 15 Monaten. Die Prognose bei den anderen Formen des Glioms ist etwas besser. “Es hängt von der Differenzierung, also der Entwicklung der Zellen ab sowie von der Lage und der Ausdehnung. Menschen erkranken vorwiegend im Kindesalter oder aber in einem Alter von über 60 Jahren an Hirntumoren. Da es sich um eine sehr seltene Tumorform mit sehr unterschiedlichen Symptomen handelt, ist eine Früherkennung praktisch unmöglich.

Die Onkologin Dr. Cristina Dealis und der Neurologe Dr. Andrea La Licata behandeln die Hirntumor-Patienten im Team
Welche Symptome können auf einen Gehirntumor hinweisen? „Das ist ganz unterschiedlich”, erklärt Dr. La Licata. „Häufige Kopfschmerzen, die nicht auf Schmerztabletten ansprechen, Schwindel, Sehstörungen oder Störungen der Koordination, Sprechstörungen oder Störungen der Sensibilität, epileptische Anfälle… Das hängt von der Stelle im Gehirn ab, wo sich der Tumor entwickelt.“ Ein Tumor, der sich im Hinterhauptlappen des Gehirns entwickelt, kann z. B. Sehstörungen hervorrufen. In der Großhirnrinde hingegen führt er zu motorischen Störungen. Je nach Lage, kann ein Tumor auch Ursache von psychiatrischen Phänomen sein, Veränderungen der Persönlichkeit, Apathie oder Depression verursachen.
Die Ursachen und Risikofaktoren der Hirntumor sind noch weitgehend unbekannt. „Ob elektromagnetische Wellen, wie sie z. B. Handys ausstrahlen bei der Entwicklung eines Hirntumors eine Rolle spielen, wird von den Forschern und Wissenschaftlern diskutiert, ”, erklärt Dr. Cristina Dealis, die sich unter dem onkologischen Aspekt um die Gehirntumor-Patienten kümmert. „Aber es scheint, dass bis heute ein direkter Zusammenhang nicht nachgewiesen werden konnte.”
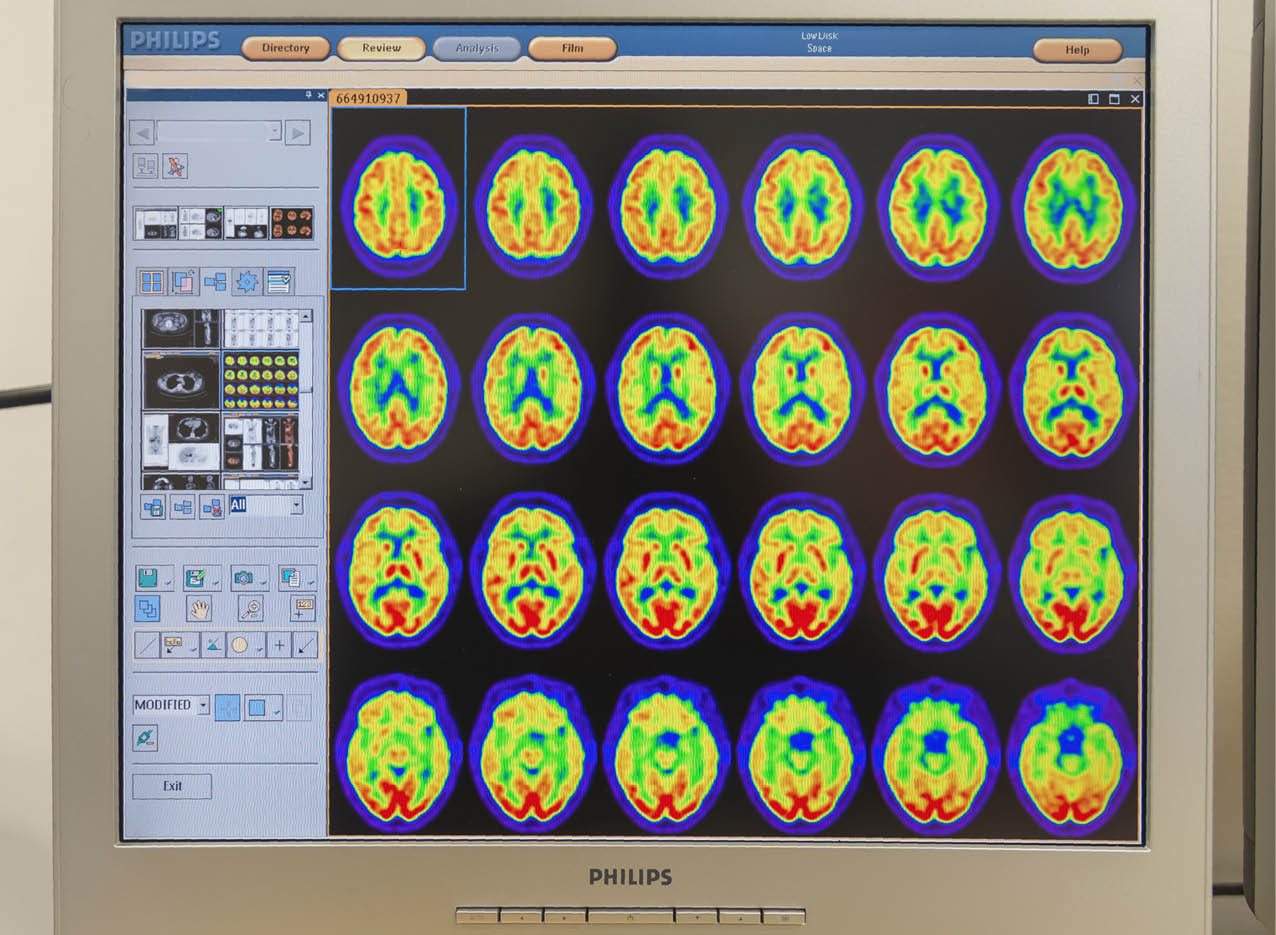
Die wichtigsten Untersuchungen zur Diagnose eines Gehirntumors sind die Magnet-resonanz, die Computer Tomographie, CT oder die Positronen-Emissions-Tomografie, PET CT. Zur Sicherstellung der Diagnose wird im Rahmen der operativen Entfernung des Tumors durch den Neurochirurgen eine Gewebsprobe für eine genaue Zellanalyse durch den Pathologen entnommen. „Je besser wir den Tumor und seine Zellstruktur bestimmen können“, unterstreichen der Neurologe Dr. Andrea La Licata und die Onkologin Dr. Cristina Dealis, „desto besser können wir die Therapie auf den einzelnen Patienten abstimmen.“
Je nach Ergebnis von Operation Biopsie wird der Patient einer unterzogen. Ein Problem der Behandlung von Hirntumoren sei die Blut-Hirn Schranke. “Sie soll das Gehirn vor Krankheitserregern und Giftstoffen schützen, aber sie ist auch eine Barriere gegen die in den Medikamenten enthaltenen Substanzen.”
Nach der chirurgischen Entfernung können die meisten Patienten in den Krankenhäusern von Meran, von Brixen oder Bruneck weiterbehandelt werden.
Jeweils am Montag tritt das neurologische Tumorboard zusammen, an dem neben dem Neurologen La Licata und der Onkologin Dealis auch ein Neurochrirug, ein Radiologe, ein Neuropsychiater, ein Pathologe, ein Facharzt für Strahlentherapie sowie ein Facharzt für Nuklearmedizin teilnehmen. Im Anschluss findet die neuro-onkologische Sprechstunde statt, wo den Patienten das Ergebnis der multidisziplinären Sitzung mitgeteilt und die Therapie erklärt wird.
„Absoluten Vorrang hat bei uns der Patient mit seinen spezifischen Bedürfnissen”, betonen Dr. Dealis und Dr. La Licata. „Für jeden wird die für ihn bestmögliche Therapie individuell zusammengestellt.“ Auch oder gerade weil die Prognose bei bösartigen Hirntumoren nicht sehr positiv sei, ziele die Therapie vor allem auf eine Verbesserung der Lebensqualität ab.
Die Therapie von Hirnmetastasen, die die häufigste Form von Hirntumoren darstellten, erklärt Dr. La Licata, hänge in erster Linie vom Primärtumor ab, z. B. Lungenkrebs, Brustkrebs, Krebsformen des Magen-Darm-Trakts oder das Melanom. Je nach Diagnose werden Metastasen neurochirurgisch, mit Strahlentherapie oder Strahlenchirurgie bzw. Chemotherapie behandelt.
Dr. Andrea La Licata und Dr. Dealis: „Die Bildung von Metastasen im Gehirn bedingt im Allgemeinen eine Revision der ursprünglichen Therapie für den Ursprungstumor." Bei der Entscheidung für die Therapie von Metastasen im Bereich des Zentralen Nervensystems wägt das Behandlungssteam unterschiedliche Faktoren ab, wie Alter des Patienten, Art des Tumors, Lage und Zahl der Metastasen, bzw. Präsenz von Metastasen an anderen Stellen sowie den Allgemeinzustand des Patienten. Die Therapie von Metastasen im Gehirn ist vor allem auch palliativ, d. h. sie zielt auf eine Linderung der Symptome ab. Nicht alle Hirntumore sind bösartiger Natur. So sind z. B. die Meningeome, die etwa 15% aller Hirntumore ausmachen, meist gutartig und dementsprechend verbessert sich die Diagnose.
Auch bei gutartigen Tumoren hängt die Therapie aber von der Lage und Größe des Tumors, sowie von den durch den Tumor verursachten neurologischen Symptomen ab. In den meisten Fällen ist eine operative Entfernung des Tumors oder eine radiochirurgische Behandlung (z. B. gamma knife) ausreichend und führt zur Heilung.
Die Ursachen und Risikofaktoren der Hirntumor sind noch weitgehend unbekannt. „Ob elektromagnetische Wellen, wie sie z. B. Handys ausstrahlen bei der Entwicklung eines Hirntumors eine Rolle spielen, wird von den Forschern und Wissenschaftlern diskutiert, ”, erklärt Dr. Cristina Dealis, die sich unter dem onkologischen Aspekt um die Gehirntumor-Patienten kümmert. „Aber es scheint, dass bis heute ein direkter Zusammenhang nicht nachgewiesen werden konnte.”
Die wichtigsten Untersuchungen zur Diagnose eines Gehirntumors sind die Magnet-resonanz, die Computer Tomographie, CT oder die Positronen-Emissions-Tomografie, PET CT. Zur Sicherstellung der Diagnose wird im Rahmen der operativen Entfernung des Tumors durch den Neurochirurgen eine Gewebsprobe für eine genaue Zellanalyse durch den Pathologen entnommen. „Je besser wir den Tumor und seine Zellstruktur bestimmen können“, unterstreichen der Neurologe Dr. Andrea La Licata und die Onkologin Dr. Cristina Dealis, „desto besser können wir die Therapie auf den einzelnen Patienten abstimmen.“
Je nach Ergebnis von Operation Biopsie wird der Patient einer unterzogen. Ein Problem der Behandlung von Hirntumoren sei die Blut-Hirn Schranke. “Sie soll das Gehirn vor Krankheitserregern und Giftstoffen schützen, aber sie ist auch eine Barriere gegen die in den Medikamenten enthaltenen Substanzen.”
Nach der chirurgischen Entfernung können die meisten Patienten in den Krankenhäusern von Meran, von Brixen oder Bruneck weiterbehandelt werden.
Jeweils am Montag tritt das neurologische Tumorboard zusammen, an dem neben dem Neurologen La Licata und der Onkologin Dealis auch ein Neurochrirug, ein Radiologe, ein Neuropsychiater, ein Pathologe, ein Facharzt für Strahlentherapie sowie ein Facharzt für Nuklearmedizin teilnehmen. Im Anschluss findet die neuro-onkologische Sprechstunde statt, wo den Patienten das Ergebnis der multidisziplinären Sitzung mitgeteilt und die Therapie erklärt wird.
„Absoluten Vorrang hat bei uns der Patient mit seinen spezifischen Bedürfnissen”, betonen Dr. Dealis und Dr. La Licata. „Für jeden wird die für ihn bestmögliche Therapie individuell zusammengestellt.“ Auch oder gerade weil die Prognose bei bösartigen Hirntumoren nicht sehr positiv sei, ziele die Therapie vor allem auf eine Verbesserung der Lebensqualität ab.
Die Therapie von Hirnmetastasen, die die häufigste Form von Hirntumoren darstellten, erklärt Dr. La Licata, hänge in erster Linie vom Primärtumor ab, z. B. Lungenkrebs, Brustkrebs, Krebsformen des Magen-Darm-Trakts oder das Melanom. Je nach Diagnose werden Metastasen neurochirurgisch, mit Strahlentherapie oder Strahlenchirurgie bzw. Chemotherapie behandelt.
Dr. Andrea La Licata und Dr. Dealis: „Die Bildung von Metastasen im Gehirn bedingt im Allgemeinen eine Revision der ursprünglichen Therapie für den Ursprungstumor." Bei der Entscheidung für die Therapie von Metastasen im Bereich des Zentralen Nervensystems wägt das Behandlungssteam unterschiedliche Faktoren ab, wie Alter des Patienten, Art des Tumors, Lage und Zahl der Metastasen, bzw. Präsenz von Metastasen an anderen Stellen sowie den Allgemeinzustand des Patienten. Die Therapie von Metastasen im Gehirn ist vor allem auch palliativ, d. h. sie zielt auf eine Linderung der Symptome ab. Nicht alle Hirntumore sind bösartiger Natur. So sind z. B. die Meningeome, die etwa 15% aller Hirntumore ausmachen, meist gutartig und dementsprechend verbessert sich die Diagnose.
Auch bei gutartigen Tumoren hängt die Therapie aber von der Lage und Größe des Tumors, sowie von den durch den Tumor verursachten neurologischen Symptomen ab. In den meisten Fällen ist eine operative Entfernung des Tumors oder eine radiochirurgische Behandlung (z. B. gamma knife) ausreichend und führt zur Heilung.
Die genaue Lage eines Hirntumors bzw. von Hirnmetastasen wird durch eine nuklearmedizinische Untersuchung abgeklärtDie genaue Lage eines Hirntumors bzw. von Hirnmetastasen wird durch eine nuklearmedizinische Untersuchung abgeklärt


